O Diabetes Mellitus (DM) é definido como um conjunto de alterações metabólicas desencadeadas pela alteração dos níveis glicêmicos em um indivíduo que apresenta produção insuficiente ou mal funcionamento da insulina, associadas ou não a outras situações clínicas.
Existem diferentes formas de manifestação e tipos do Diabetes Mellitus (DM). São elas:
- Diabetes Mellitus tipo 1,
- Diabetes Mellitus tipo 2,
- Diabetes gestacional e outros tipos.
Vamos conhecer cada um dos tipos de Diabetes, como pode ser feita sua prevenção, como é diagnosticada e tratamentos.
Diabetes Mellitus tipo 1
Definição: o que é Diabetes Mellitus 1
O quadro de DM tipo I é uma doença crônica não transmissível, hereditária, clinicamente caracterizada pela ausência de produção de insulina pelas células β pancreáticas (anatomicamente situadas nas Ilhotas de Langerhans).
O quadro acomete predominantemente em crianças e/ou adolescentes.
Manifestações Clínicas do Diabetes Mellitus
Os principais sintomas associados ao quadro descompensado de DM tipo I são:
- hipoglicemia,
- poliúria (alta frequência urinária),
- sensação de formigamento de extremidades,
- baixa capacidade de concentração,
- polidipsia (sede) constante,
- alterações do apetite (geralmente fome),
- perda de peso significativa,
- astenia (fraqueza),
- distúrbios gastrointestinais,
- alterações de humor,
- hiperglicemia,
- sudorese e má perfusão periférica.
Faixa etária predominante e grupo de risco
Devido à presença de fator genético determinante, os principais grupos acometidos são as crianças e adolescentes.
Prevenção
A prevenção para casos de Diabetes Mellitus tipo I é baseada em acompanhamento do nascido, através da quantificação dos níveis glicêmicos e dos níveis hormonais de insulina e glucagon, atuantes na homeostase glicêmica.
Além disso, o acompanhamento clínico periódico também é uma ferramenta a ser utilizada. Bons hábitos alimentares, especialmente visando o consumo controlado de produtos ricos em açúcares simples, são fundamentais para o controle do no diabético tipo I.
A realização de atividades também é uma prática fortemente recomendada, uma vez que torna os níveis de glicemia do indivíduo naturalmente mais propensos a atingirem níveis basais.
Diagnóstico
O diagnóstico clínico para o quadro de Diabetes Mellitus tipo I se baseia na anamnese completa, acompanhada da análise do histórico clínico do paciente, e está centrada na investigação da presença de sintomas.
Além dos sintomas clássicos, como poliúria, polidipsia e emagrecimento, outros sintomas como perda de peso, irritabilidade e desidratação devem ser investigados, especialmente em crianças pequenas.
O diagnóstico laboratorial de Diabetes Mellitus tipo I segue os mesmos critérios recomendados para o DM em adultos: presença de sintomas e glicemia casual ≥ 200mg/mL ou duas glicemias em jejum (8 a 16 horas de jejum) ≥ 126 mg/mL.
A realização de testes biomoleculares capazes de identificar a presença de genes relacionados com o DM tipo 1 e testes de função pancreática são considerados exames complementares para a condição.
Tratamento e orientações
A prescrição de tratamento medicamentoso consiste na administração de insulinoterapia, em esquema terapêutico basal (bolus) em multidose insulinêmica, para condições pós-prandiais, ou seja, aplicação subcutânea de doses de insulina após as refeições.
A administração de insulina demanda atenção e monitoramento, uma vez que o uso inadequado da terapia pode culminar em casos de hipoglicemia severa, capaz de gerar graves complicações como o coma.
Tratamentos não farmacológicos também são recomendados uma vez que são formas alternativas altamente eficazes para alcance das metas terapêuticas e para autopercepção de melhorias na qualidade de vida.
As orientações mais recomendadas são a prática de atividades físicas regulares, capazes de moderar a resistência endógena à insulina e de otimizar a captação de glicose pelas células, e a reeducação alimentar baseada em dieta balanceada, como forma de manter o controle da ingestão e captação de açúcares simples pelo organismo.

Diabetes Mellitus tipo 2
Definição
O quadro de DM tipo II é uma forma adquirida do DM e corresponde a quase 90% dos indivíduos com diagnóstico confirmado. O quadro é caracterizado por resistência insulínica adquirida e deficiência hormonal (insulina) relativa.
Para este grupo, a produção insulinêmica se dá a partir de células β pancreáticas, contudo, a ação do hormônio é dificultada, levando a um quadro de resistência à insulina. Como mecanismo de compensação, há o aumento da produção de insulina visando manter o equilíbrio normoglicêmico.
Uma vez que tal forma de equilíbrio deixa de ser naturalmente realizada, surge o Diabetes Mellitus do tipo II. Trata-se de uma doença endócrina altamente prevalente, em escala global, sendo um indicador importante para comorbidades, tais quais: obesidade, envelhecimento, sobrepeso e sedentarismo.
Manifestações Clínicas
As principais manifestações clínicas dos pacientes diabéticos compreendem polidipsia (sede constante), poliúria (aumento da frequência urinária), polifagia (aumento da fome), dores de membros inferiores, alterações e comprometimento visual progressivo, entre outros. Tais sintomas tendem a evoluir, gradualmente, ao longo do tempo, para quadros mais graves e potencialmente irreversíveis.
Desidratação é um dos sintomas que devem ser avaliados de forma contínua, uma vez que pode induzir o comprometimento de outros sistemas, como o renal, e órgãos como a pele, aumentando a possibilidade de ocorrência de quadros clínicos, como pé diabético, que podem evoluir e gerar complicações.
Em casos de diabetes tipo II, é comum que o paciente acometido apresente comorbidades relevantes, de modo que, a longo prazo, há considerável aumento do risco para condições secundárias, como cardiopatias, doença arterial coronariana (DAC), acidente vascular cerebral (AVC), esteatose hepática.
Além das diversas complicações do próprio diabetes (retinopatia diabética que pode levar a cegueira, complicações de cicatrização, alto risco de necrose e gangrena, hipoglicemia, cetoacidose diabética, doença renal diabética, entre outros).
Faixa etária e grupos de risco
O DM tipo II, como patologia adquirida ao longo da vida, pode se manifestar em indivíduos de diversas idades. O modo de vida é um dos fatores predominantes (sedentarismo, dieta rica em açúcares e gorduras) e os fatores genéticos são importantes (ex.: diabetes em parentes de primeiro grau) como elementos de pré-disposição altamente relevantes para o desenvolvimento da doença.
Prevenção
A forma mais efetiva de prevenção para casos de DM tipo II consiste na mudança de hábitos de vida, por meio da realização de atividades físicas regulares e na adoção e cumprimento de dieta alimentar balanceada. Além disso, prevenir a ocorrência de outras comorbidades cardiovasculares, como hipertensão arterial sistêmica e dislipidemias, são medidas preventivas para o desenvolvimento de DM.
Diagnóstico
O diagnóstico clínico do DM tipo 2 consiste em anamnese completa, acompanhada da análise do histórico clínico do paciente suspeito e da verificação da presença de fatores de risco e características de predisposição hereditárias.
Tratamento
O tratamento medicamentoso consiste na administração de antihiperglicemiantes orais, para pacientes em quadro considerado estável. No caso de pacientes hospitalizados, com grave descompensação e outras condições clínicas associadas, é comum a administração de insulina em bomba de infusão.
O principal grupo de medicamentos utilizado no tratamento do diabetes por via oral é o dos antidiabéticos. As classes mais comumente dispensadas são: biguanidas (ex.: metformina), sulfonilureias (exemplo: glibenclamida) e tiazolidinedionas (ex: pioglitazona).
O principal evento adverso associado ao uso destes medicamentos é a hipoglicemia, que deve ser monitorada frequentemente a fim de evitar possíveis complicações.
Mudança nos hábitos de vida é um tratamento coadjuvante fundamental para a melhoria da qualidade de vida.
A adoção de dieta alimentar balanceada, pelo controle da ingestão de açúcares simples e pela ingestão de grande volume hídrico, a prática de atividades físicas, em intensidade ajustada de acordo com as condições do indivíduo, e a otimização do sono são importantes aliados para o controle e manutenção do diabetes.
Diabetes Mellitus Gestacional (DMG)
Definição
O quadro é definido a partir da verificação de qualquer grau de intolerância à glicose durante a gestação. De modo geral, faz parte da fisiologia da evolução do curso gestacional o aumento da resistência à insulina, o que aumenta a demanda do organismo por insulina, que leva a hiperestimulação das células β pancreáticas, como mecanismo de compensação para regulação normoglicêmica.
No caso de mulheres que desenvolvem quadro de DMG, nota-se déficit da resposta das células β a esta hiperestimulação, que leva à insuficiência insulinêmica em resposta ao aumento esperado da demanda por insulina, estimulado por hormônios gestacionais.
De modo geral, a doença é detectada entre a 24ª e a 28ª semanas de gestação, a partir da realização de testes de tolerância à glicose que revela resultados anormais.
Manifestações Clínicas
As principais manifestações clínicas do Diabetes Mellitus Gestacional (DMG) são poliúria, polidipsia, aumento do risco e incidência de infecções do trato gênito-urinário, maior propensão a retenção de fluidos e alterações do apetite.
Faixa etária predominante e grupo de risco
Os principais fatores de risco associados ao desenvolvimento de DM Gestacional estão atrelados não apenas às mulheres em idade reprodutiva, mas, também àquelas que apresentam pré-disposição genética para o evento. As principais categorias de risco para DMG são:
- Obesidade – Leva à resistência à insulina, potencializando o quadro que já acontece naturalmente durante a gestação;
- Tabagismo – Intensifica a resistência à insulina e reduzir sua secreção;
- Síndrome do Ovário policístico – Quadro diretamente associado à resistência insulínica e à obesidade;
- Etnia – Diferenças orgânicas decorrentes de características predominantes;
- Histórico familiar de diabetes mellitus tipo 2;
- Dieta alimentar pobre em fibras e de alto índice glicêmico;
- Ganho de peso quando adulta jovem;
- Sedentarismo;
- Histórico prévio de DMG.
Prevenção
A forma de prevenção mais eficaz para o DMG compreende adoção de medidas de hábitos saudáveis, como a realização de práticas de atividade física leve (desde que devidamente indicada e recomendada pelo médico obstetra) e a ingestão de dieta balanceada.
Diagnóstico
O diagnóstico clínico confirmatório de DMG consiste na anamnese completa, acompanhada da análise do histórico clínico do paciente. O diagnóstico laboratorial é composto por solicitação de dosagem sérica de glicose (em jejum ou ao acaso), TOTG em uma ou duas etapas.
O hemograma completo fornece resultado complementar a respeito de hemocomponentes, dados necessários para avaliação a respeito das condições clínicas materna ao longo do curso da gravidez.
A não adequação do jejum é o interferente pré-analítico de maior peso para o resultado laboratorial final, comprometendo a consolidação do diagnóstico.
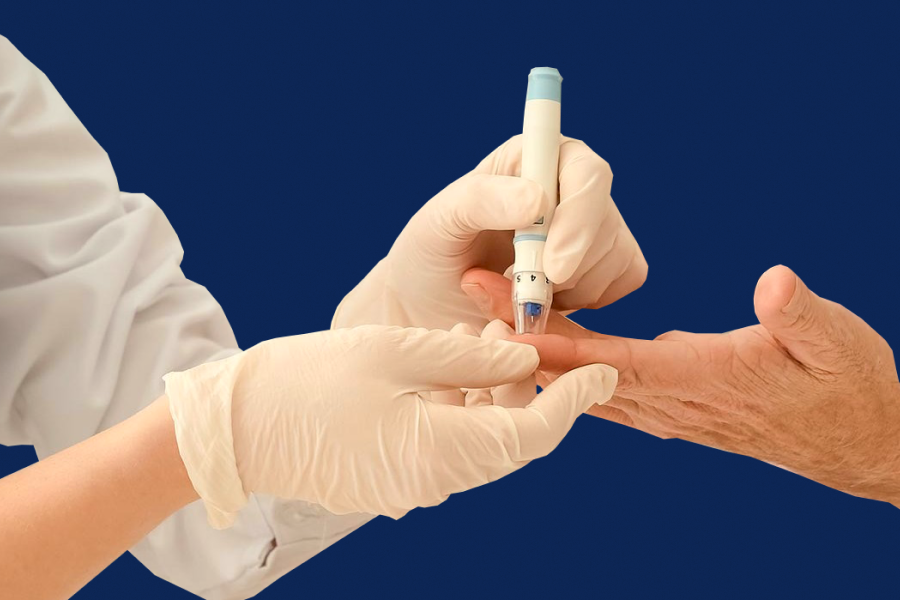
A realização de teste rápido com metodologia centrada em conversão eletroquímica para análise quantitativa da glicemia, fornece mais assertividade e segurança para o profissional da saúde orientar e/ou encaminhar o paciente da melhor maneira possível, uma vez que a metodologia é semelhante a utilizada em laboratórios tradicionais.
A facilidade de acesso ao estabelecimento, coleta de amostra, curto tempo para emissão do resultado (equipamento emite resultado em até 5 segundos) e a alta confiabilidade fazem do teste rápido uma opção altamente vantajosa para o indivíduo que busca atendimento em saúde de qualidade e segurança.
Tratamento
As diferentes formas do tratamento visam o bom controle glicêmico durante o curso gestacional, a fim de evitar macrossomia fetal e os consequentes riscos associados, além do risco de pré-eclâmpsia e de outras anormalidades hipertensivas durante a gestação e de alguns desfechos, como complicações metabólicas neonatais (hipoglicemia e hipocalemia) e cesárea materna.
Em mulheres com diabetes estabelecido, o controle glicêmico favorece a diminuição do risco de malformação fetal.
O tratamento medicamentoso, tanto para diabetes gestacional quanto para o estabelecido, consiste na administração de anti-hiperglicemiantes orais, de uso contínuo, de modo a controlar os níveis basais da glicemia.
Em casos de descompensação, segure-se administração de insulina regular, em bolus, sob acompanhamento de profissional especializado e ambiente seguro.
Casos de indicação direta de insulina são destinados a mulheres com hiperglicemia de moderada a grave, especialmente se as dosagens glicêmicas em jejum forem >105 mg/dL ou valores pós-prandiais >200 mg/dL.
A utilização de classificações como a de White (classes: A, B, C, D, F, H, R, T), categoriza as pacientes gestantes com diabetes preexistente a gravidez ou que desenvolveram diabetes durante a gestações em curso e orienta a avaliação a partir de critérios, como idade da paciente no momento do diagnóstico, tempo de tratamento e presença de vasculopatias, e auxilia a tomada de decisão a respeito da melhor conduta terapêutica a ser adotada.
Hipoglicemia
Definição
A hipoglicemia é caracterizada como quadro no qual os níveis glicêmicos são anormalmente baixos, o que compromete a nutrição cerebral. É uma condição comumente associada ao tratamento inadequado do diabetes, sendo resultante da descompensação insulinêmica.
É diagnosticada em casos de dosagens glicêmicas que podem variar de acordo com cada indivíduo, sendo estas, em média, valores inferiores a 70mg/dL.
Manifestações Clínicas
Variam de acordo com a gravidade do quadro e a intensificação dos sintomas é inversamente proporcional aos níveis glicêmicos determinados.
As queixas podem surgir de forma repentina e são elas: tremor involuntário, ansiedade, irritabilidade, aumento da sudorese, calafrios, confusão mental, delírio, taquicardia, tontura ou vertigem, alterações do apetite, náusea, sonolência, visão embaçada, sensação de formigamento de extremidades associada ou não a sensação de dormência em lábios e língua, cefaleia (dor de cabeça), astenia, fadiga, dificuldades de coordenação motora, pesadelos e terror noturno, convulsões, inconsciência podendo progredir ao coma.
Em alguns casos, o paciente pode não perceber a ocorrência da hipoglicemia. Estes indivíduos costumam ser menos sensíveis aos níveis de glicemia e, por isso, não manifestam sintomas. Pessoas nessas condições, podem sofrer episódios noturnos, durante o sono, o que aumenta o risco de coma hipoglicêmico.
Faixa etária e grupos de risco
Apesar de apresentar suscetibilidade universal, indivíduos em tratamento do diabetes tendem a apresentar maior risco para a hipoglicemia, uma vez que a inadequação do tratamento pode culminar em sobrecarga insulinêmica, que leva a drástica redução dos níveis de glicose do sangue. Crianças e idosos são os grupos populacionais mais propensos.
Pessoas apresentando distúrbios alimentares como anorexia, bulimia, entre outros, também são mais expostas a casos de hipoglicemia.
Prevenção
A principal forma de prevenção da hipoglicemia consiste na adequada manutenção dos níveis glicêmicos capazes de manter a plena atividade basal do organismo. Para isto, é importante dieta alimentar balanceada, evitando longos períodos de jejum e o adequado manejo terapêutico com antidiabéticos, se for o caso.
Rastreamento
O rastreamento de casos de hipoglicemia é dificilmente realizado, uma vez que muitos casos são imediatamente reconhecidos pelo próprio paciente, que toma medidas imediatas, como a ingestão de carboidratos simples.
Muitos pacientes não procuram atendimento especializado e revertem o quadro com medidas caseiras. Os casos que chegam ao atendimento costumam ser mais graves e em geral envolvem comprometimento neurológico que incapacita o indivíduo, o que o motiva a procurar atendimento.
Diagnóstico
O diagnóstico clínico da hipoglicemia é feito através de anamnese para verificação de sinais e sintomas, relacionando com a história clínica do paciente.
O diagnóstico laboratorial consiste na realização de dosagem glicêmica. Métodos rápidos sã realizados através da coleta de volume específico de sangue capilar total e processado em equipamento capaz de quantificar os níveis de glicose na amostra.
Métodos tradicionais se utilizam de coleta de sangue venoso, em tubo contendo anticoagulante específico para posterior análise em equipamento de teste bioquímico.
Para métodostradicionais de coleta (punção de sangue venoso), diversos interferentes são destacados, especialmente na fase pré-analítica, em que a forma da coleta, a composição do tubo (concentração de anticoagulante) e o transporte da amostra, representam pontos críticos.
No que diz respeito à fase analítica, tem-se o tempo para processamento da amostra, calibração e manutenção do equipamento, reagentes usados e demais condições pertinentes, os principais interferentes.
A realização de teste rápido pautado em metodologia eletroquímica para quantificação de glicemia, fornece mais assertividade e segurança para o profissional da saúde orientar e/ou encaminhar o paciente da melhor maneira possível.
A facilidade de acesso ao estabelecimento, coleta de amostra, curto tempo para emissão do resultado (apresentado pelo equipamento em 5 segundos) e a alta confiabilidade, faz do teste rápido uma opção altamente vantajosa para o indivíduo que busca atendimento em saúde de qualidade e segurança.
Tratamento
O tratamento da hipoglicemia consiste na ingestão periódica de alimentos capazes de suprir a demanda energética do organismo. Os carboidratos simples são uma dessas fontes, como o açúcar comum usado para adoçar bebidas, doces e outros alimentos como chás e bolos. Em casos de hipoglicemia persistente ou não responsiva ao manejo tradicional, a hospitalização pode ser necessária e as ações terapêuticas incluem a administração intravenosa de soro glicosado.
É importante que pacientes com Diabetes Mellitus mantenham em dia seus exames, realizem acompanhamento médico periódico e estejam atentos à hábitos de vida mais saudáveis a fim de controlar a ingestão de açúcares.
Testes Rápidos são grandes contribuintes para a prevenção e rastreamento para Diabetes Mellitus.